Masque FFP2, le dernier rempart (mais savez-vous l'utiliser ?)
Question d'acronymes. Si Covid-19 inquiète, FFP2 veut rassurer. Mais ce masque est-il l'arme absolue ? Commandé en masse par le gouvernement, cet équipement ne protègera les soignants que s'ils l'utilisent de manière adéquate. Un masque à tester avant usage, quitte à délaisser pour un temps barbe et bijoux.
En Italie, un homme de 84 est devenu la quatrième victime du coronavirus. La France se prépare à une éventuelle épidémie : 70 établissements sont désormais en mesure d’accueillir des patients infectés. Le gouvernement anticipe la protection des professionnels de santé en commandant des millions de masques de type FFP2. Pour mémoire, COVID-19 avait touché au 11 février 3 019 médecins et paramédicaux chinois, dont 1 688 gravement. Cinq médecins et infirmiers sont morts.
La contamination par le COVID-19 se fait notamment par transmission aérienne, lorsqu’une personne inhale des microparticules émises par le patient. Sous forme d’aérosol, ces particules restent en suspension dans l’air et se déplacent au gré des flux.
Des chercheurs allemands1 ont très récemment estimé que COVID-19 peut persister sur les surfaces et rester infectieux à température ambiante jusqu'à 9 jours (en moyenne, entre 4 et 5).
FFP2, le dernier rempart
Le masque de type FFP2 est un masque filtrant, utilisé contre les aérosols (il n’est pas efficace contre les gaz). Il est conçu pour stopper au moins 94% des particules d’un diamètre allant de 0.01 à 1 micron. Le FFP2 protège donc l’utilisateur en assurant l’étanchéité entre l’air ambiant et celui présent à l’intérieur du dispositif.
Ce masque est constitué d’une pièce faciale (en forme de coque moulée, de « bec de canard », etc.) qui est en contact avec le visage, et d’un dispositif de filtration. Une soupape expiratoire rend la respiration plus aisée. Une barrette nasale permet de l’ajuster, parfois complétée par un joint facial en mouse.
Sus aux fuites
Lors des essais normalisés (pour la conception du masque) la fuite totale est mesurée et doit être inférieure à 8%. La fuite, voilà l'ennemi : elle rend le masque inefficace. L’ajustement et le test d’étanchéité étant des étapes cruciales, focus sur le fit test et le fit check.2
- Le fit test
Le masque est-il bien ajusté ? L’idéal serait de comparer la concentration en particules entre l’air ambiant et celui présent à l’intérieur du masque. Une méthode fastidieuse, plutôt utilisée dans le cadre d’études.
Plus simple, le test qualitatif. La tête de l’utilisateur est placé dans une «cagoule», dans laquelle est pulvérisée une odeur ou un goût particulier, typiquement du Bitrex. Cette substance, «la plus amère au monde » d’après le Livre Guinness des records, est ajoutée dans les produits toxiques afin d’en détourner les enfants. L’utilisateur doit ensuite effectuer une série de mouvements… et ne pas hésiter à changer de taille ou de type de masque s’il perçoit quoi que ce soit.
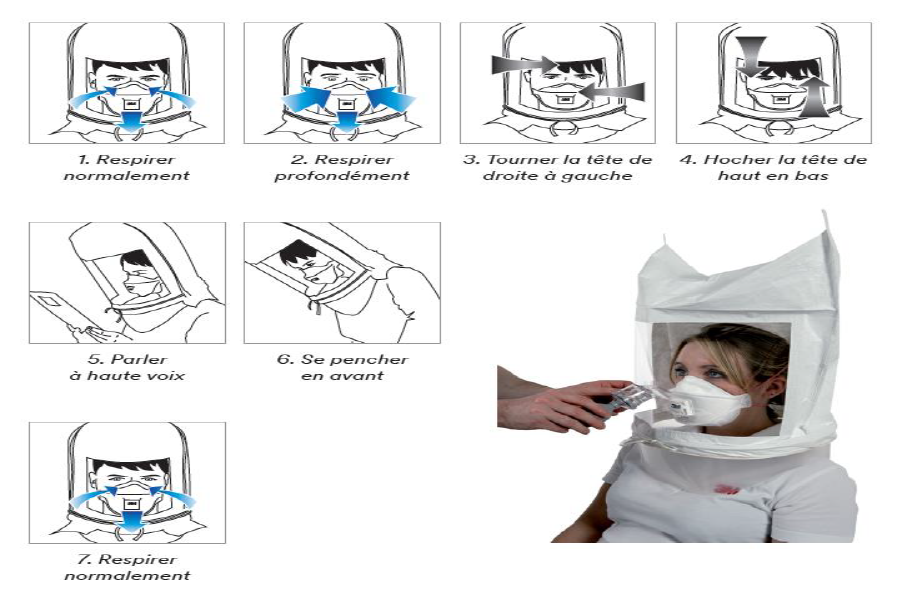
(Crédit : 3M)
- Le fit check
Reste à s’assurer que le masque est efficace en conditions réelles.
Il suffit d’obturer brièvement le fitre avec les mains ou un film plastique souple, puis d’inhaler et retenir sa respiration quelques secondes. Le masque doit se plaquer sur le visage. S’il est encore possible d’inhaler, le masque doit être réajusté.

Contrôle d'étanchéité, à réaliser à chaque utilisation
- Les causes de fuite
- Le port de lunettes de vue ou de protection (penser à les conserver pendant le test).
- La présence sur le visage de cicatrices, d’éruptions cutanées ou de bijoux (piercings).
- Le port de bandeaux ou foulards sur les cheveux.
- Une barbe - même naissante - , des favoris, une moustache, etc.
Le masque ne fait pas tout
L'INRS3 rappelle que les soignants doivent porter le masque avant l’entrée dans la chambre, et même en l'absence.du patient infecté. Ils le retireront après la sortie de la chambre, lorsque la porte sera refermée. Dans l’ordre : retrait des gants, friction avec un gel hydroalcoolique (FHA), retrait du masque, nouvelle FHA. L’INRS recommande de porter ce type de masque pendant 1h d’affilée maximum. Au-delà, il faudrait utiliser un appareil à ventilation assistée.
Selon le marquage (NR = non réutilisable / R = réutilisable) et les recommandations des autorités sanitaires et du fabricant, le masque peut être porté un ou plusieurs jours (auquel cas il est nécessaire de le décontaminer). Un demi-masque filtrant ne peut pas être décontaminé, il est jeté après chaque utilisation.
Former le personnel
Le port d’un masque FFP2 est crucial, mais inconfortable. Il tient chaud, il gêne la respiration et la communication. Or en cas d’épidémie ce masque devra être porté régulièrement pendant des semaines voire des mois. Distribuer ces masques en masse ne suffit pas : une formation des utilisateurs est indispensable.
Sources :
1- Persistence of coronaviruses on inanimate surfaces and their inactivation with biocidal agents
DOI: https://doi.org/10.1016/j.jhin.2020.01.022
2- Appareils de protection respiratoire - Comment s’assurer d’un bon ajustement ?
par Isabelle Balty, Département Expertise et Conseil Technique - INRS (2017)
https://www.geres.org/wp-content/uploads/2017/12/J26-15-AjustMasq.pdf
3-INRS - Appareils de protection respiratoire et risques biologiques
Fiche pratique de sécurité ED 146