Covid-19 : la newsletter du Pr Adnet<br>(N°64 - 06 décembre 2021)
Tout ce que vous avez toujours voulu savoir sur omicron. Mais aussi : un chewing-gum piégeur de SARS-CoV-2, et la confirmation que le vaccin améliore le pronostic en cas de forme grave de la Covid-19. Autre constat : la Covid-19 augmente le risque de décès après la phase aiguë.
Frédéric Adnet est professeur agrégé de Médecine d'Urgence et chef des Urgences de l’Hôpital Avicenne et du SAMU 93. À la fois chercheur et médecin, il fait régulièrement le point sur la Covid-19. Après 46 numéros d'une Foire Aux Questions (FAQ) quotidienne, il publie désormais une newsletter. Nous la reproduisons ici avec son aimable autorisation.
Sa FAQ a connu un succès phénoménal. À l'origine destinée aux professionnels de son service, elle est maintenant traduite en plusieurs langues. Dans son interview, Frédéric Adnet revient sur ce succès et explique son attachement à l'Evidence-based medicine.
Frédéric Adnet est également l'auteur de l'ouvrage Les Fantassins de la République - Urgence COVID, un printemps en enfer, paru en octobre 2020.
INDEX et liste des FAQ / Newsletters
Newsletter Covid-19 n°64 (06 décembre 2021)
ÉPIDÉMIOLOGIE
Variant omicron : faisons le point
Le variant nouveau est arrivé le 11 novembre 2021 – un peu en avance donc par rapport au beaujolais qui date, lui, du 18 novembre. Ce variant semble bien s’implanter un peu partout. Il a été classé comme 5e V.O.C. (Variant Of Concern) par l'OMS, c'est-à-dire variant potentiellement dangereux pour la santé mondiale.
Mais d’abord, pourquoi «omicron» ? Eh bien...parce que presque toutes les lettres de l’alphabet grec avant celle-ci étaient prises par d’autres variants. Il restait logiquement «nu» (ν) jugé trop proche de l’anglais «new» et «xi» (ξ) jugé trop diplomatiquement sensible (allez voir le nom du président de la Chine...). Ainsi, l’OMS, dans sa grande sagesse, a pris le suivant, c’est à dire «omicron» (ο). Son nom plus scientifique est représenté par la lignée phylogénétique B.1.1.529 issue de la clade 21K.
Détecté mi-novembre 2021 en Afrique du Sud, au Botswana et à Hong-Kong, ce variant semble s’étendre progressivement au reste du monde puisque il est retrouvé en Europe (France, Italie, Belgique, Angleterre, Espagne, Italie, Pays Bas, Danemark) mais aussi en Israël et au Canada. Il semble aussi devenir dominant en Afrique du Sud et supplanter le variant delta.
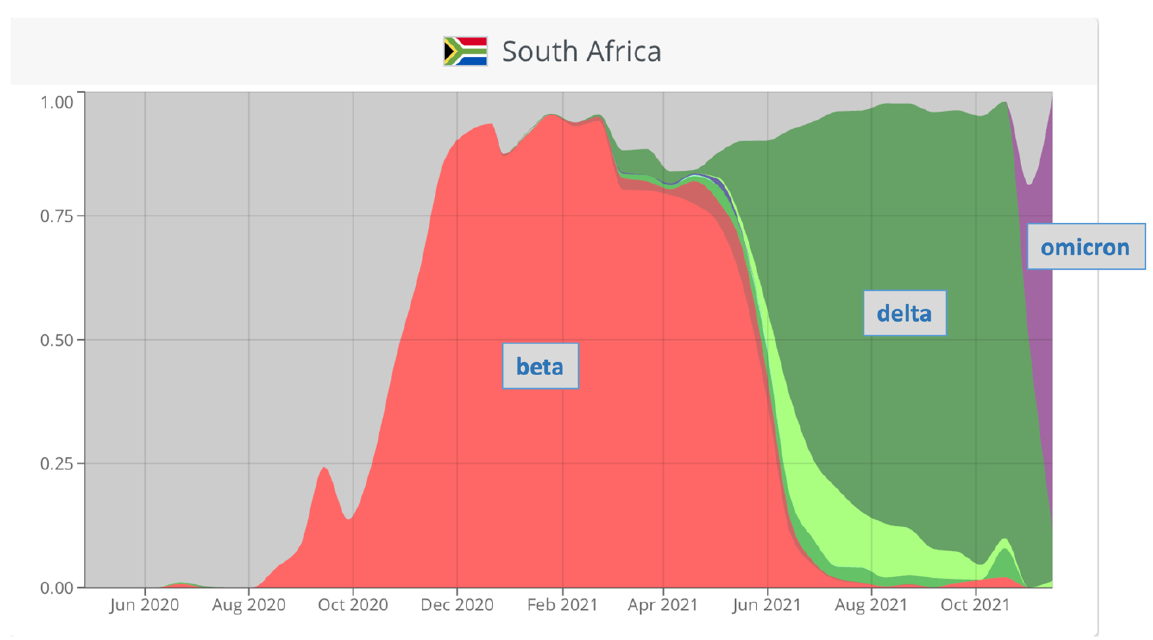
Incidence des différents variants au cours du temps en Afrique du Sud.
Remarquez la rapidité de la substitution du béta (orange) par le delta (vert) puis par l’omicron (violet).
La vitesse de progression de ce variant est rapide, en tous les cas plus rapide que les autres vagues, avec un temps de doublement estimé dans la phase initiale à 1,2 jours (Lancet, 2 décembre 2021).
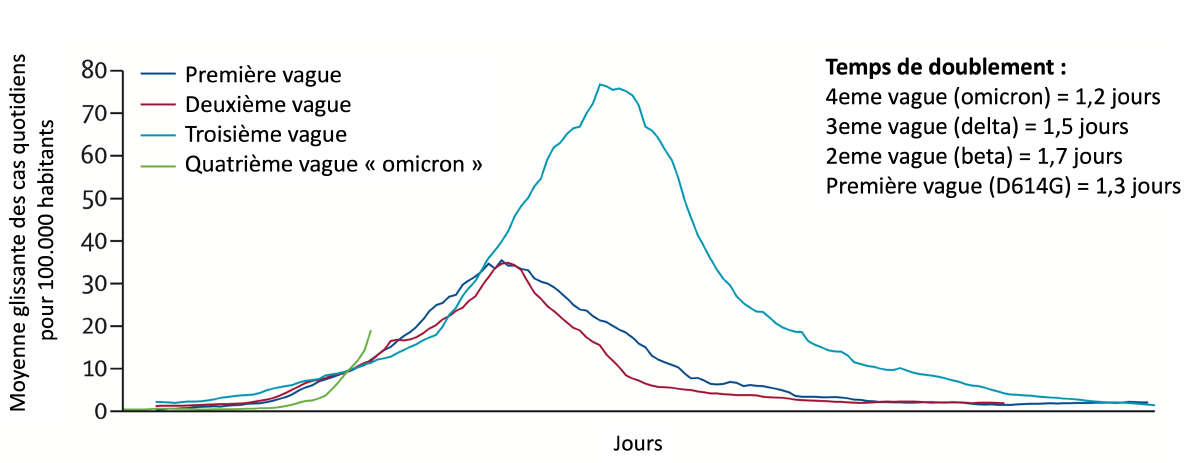
Évolution comparée des différents variants en Afrique du Sud entre les variants D614G (bleu foncé ), béta (violet), delta (bleu clair) et omicron (vert). On remarque un «démarrage» rapide lié au variant omicron (source : Lancet).
Omicron nous préoccupe car il présente le chiffre record de 62 mutations, dont 29 mutations non-synonymes sur la protéine S, et 6 délétions sur cette même protéine et plus particulièrement dans la région responsable de l’interaction avec le récepteur ACE2 cellulaire.
Ce nombre anormalement élevé de mutations représente une espèce de bond entre deux variants et non une évolution plutôt progressive de l’arborescence des variants du SARS-CoV-2
Ces mutations font craindre une modification du profil de contagiosité du SARS-CoV-2 (CoVariants from GISAID, 1er décembre 2021). Parmi elles, les mutations H655Y, N679K et P681H sont particulièrement inquiétantes car elles sont responsables du clivage des deux sous-unités de la protéine S, étape indispensable pour l’entrée du virus dans la cellule. Ces mutations ont été incriminées dans une augmentation de la transmissibilité.
Par ailleurs, l’augmentation de l’affinité pour le récepteur ACE2 est compatible avec les mutations Q498R et N501Y retrouvées chez ce variant. Enfin, des mutations de la protéine N (R203K et G204R) seraient responsables d’une augmentation de la charge virale.
Voilà pour la contagiosité qui serait donc plus importante que celle du variant delta. Il est donc à prévoir que cet omicron devienne progressivement dominant.
Autres soucis, le changement structurel de la protéine S pourrait modifier l’efficacité de l’immunité vaccinale ou naturelle, car les anticorps pourraient avoir du mal à reconnaître cette protéine qui est la cible de tous les vaccins. Une diminution de l’efficacité des vaccins et l’apparition de réinfections sont donc prévisibles .

Comparaison du nombre et des types de mutations entre les principaux variants du SARS CoV-2.
«Omicron» possède un nombre anormalement élevé de mutations dont certaines sont «partagées» par d’autres variants et d’autres très «originales» (source : CoVariants).
Omicron est donc un bon candidat pour remplacer l’actuel delta, dans un nouvel épisode de l’histoire naturelle de cette épidémie qui n’en finit pas, un variant en supplantant un autre.
La préoccupation majeure demeure dans l’efficacité des vaccins – nous aurons la réponse dans quelques semaines – et dans la dangerosité intrinsèque de ce virus qui n’a rien à voir avec son pouvoir de transmission. À ce jour, aucune forme grave de la Covid-19 liée à l’omicron n’a été décrite. Un scénario sympathique serait que cette nouvelle souche soit moins dangereuse que les précédentes...
Diminuer la transmission grâce au chewing-gum !
Pour sourire...
Nous savons que la principale porte d’entrée du virus est l’inhalation de particules provenant de patients malades, et que cette contamination est maximale avec des postillons, particulièrement lors des efforts de toux. La concentration du virus est en effet importante dans la salive lors de la phase initiale de la maladie.
Des chercheurs ont développé un chewing-gum piégeur de SARS-CoV-2. En intégrant des protéines végétales ayant une forte affinité pour le récepteur ACE2 (CTB-ACE2) et une poudre insoluble d’origine végétale présentant un site analogue au site ACE2, ce chewing-gum empêche l’entrée du virus SARS-CoV-2 par saturation des sites cellulaires ACE2, ou alors par «piégeage» du virus qui vient se fixer sur cette poudre mélangée à la pâte du chewing-gum (Molecular Therapy, 11 novembre 2021).
Cette diminution, observée en quelques minutes, a été mesurée supérieure à 95% pour le SARS-CoV-2 en testant de la salive de patients malades. Les auteurs entament une demande d’autorisation à la Food and Drug Administration....
À suivre !
VACCINS
Même en cas de forme grave, le vaccin est efficace !
Nous savons que le vaccin protège des formes graves de la Covid-19 (cf. newsletters n°56, n°58 et n°60). Néanmoins, en cas d’hospitalisation pour Covid-19, les patients vaccinés et non-vaccinés sont-ils à égalité ? C’est la question qui sous-tend ce joli travail ((JAMA, 4 novembre 2021). Les auteurs ont scruté 4.513 patients dans une étude cas-témoins. Ils ont observé l’évolution de la maladie en fonction du statut vaccinal (vaccin ARNm).
- Il y avait 1.983 patients Covid-19+ et 2.530 personnes contrôle (Covid-19-).
- Les non-vaccinés étaient surreprésentés chez les patients Covid-19+ hospitalisés (84,2%) alors que ceux-ci représentaient seulement 45,2% des patients Covid-19- hospitalisés.
- L’hospitalisation pour Covid-19 était associée à une diminution de la probabilité d’être vacciné de 85% (aOR=0,15 ; IC95%[0,13-0,18]).
- Cette association diminuait chez les patients immunodéprimés et chez les patients vaccinés depuis plus de 120 jours.
- Parmi les 1.983 patients Covid-19+ hospitalisés, il existait une forte association entre une mauvaise évolution de la maladie (décès ou ventilation mécanique) et le statut vaccinal : 12,0% chez les vaccinés et 24,7% chez les non-vaccinés (aOR=0,33 ; IC95%[0,19-0,58]).
- Les patients sortis vivants de l’hôpital (avant J28) représentaient 88% des vaccinés et 77,2% des non-vaccinés.
Au total, cette étude suggère fortement :
- un effet protecteur de la vaccination sur la probabilité d’être hospitalisé pour la Covid-19,
- surtout, chez les vaccinés et hospitalisés pour Covid-19, une probabilité plus faible d’une mauvaise évolution de la maladie.
Bon, on vous l’aura assez répété !
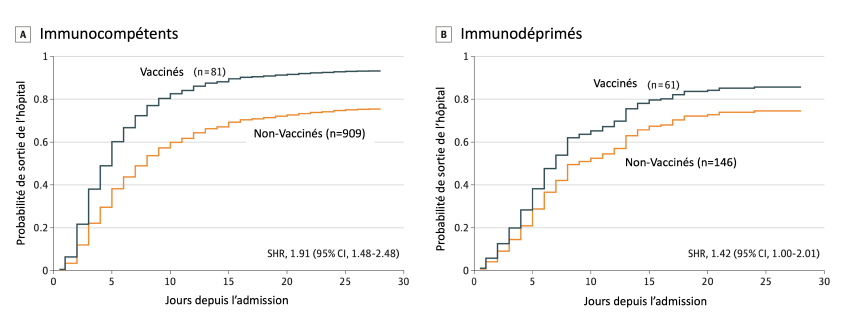
Probabilité de sortir vivant de l’hôpital en fonction du temps dans une population de patients hospitalisés pour Covid-19 entre les patients vaccinés (bleu) et les patients non-vaccinés (orange) .
À gauche : patients immunocompétents, à droite : patients immunodéprimés.
On remarque que les patients vaccinés ont une durée de séjour plus faible que les non-vaccinés.
CLINIQUE
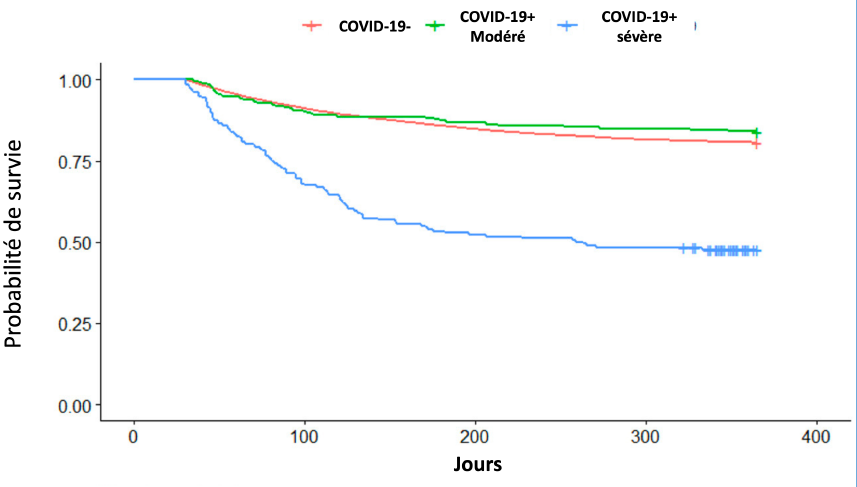
Morbidité : la Covid-19 augmente le risque de décès après la phase aiguë !
Il ne manquait plus que ça ! Même si les patients s’en sortent vivants après une forme grave, il ne sont pas tirés d’affaire ! Dans une étude rétrospective sur dossiers, et en suivant les patients sortant de l’hôpital, les auteurs ont comparé la morbi-mortalité des patients Covid-19+ hospitalisés à une cohorte de patients non-Covid hospitalisés (Frontiers in Medicine, 1er décembre 2021).
- Le suivi a duré 12 mois.
- Les comparaisons ont été ajustées en tenant compte des comorbidités, de l’âge, du sexe et de l’ethnie.
- Les auteurs ont inclus 13.638 patients :
- 178 avaient une forme sévère de la Covid-19,
- 246 avaient une forme mineure,
- 13.214 n’étaient pas malades.
Résultat
La mortalité à 12 mois, toutes causes confondues, était significativement plus importante chez les patients ayant eu une Covid-19 sévère.
- Comparée aux patients non-Covid-19: +250%, (HR=2,50 ; IC95%[2,02-3,09]),
- Comparée aux patients Covid-19+ modérée : 187%, (HR=1,87 ; IC95%[1,28-2,74])
- Cette différence était plus marquée chez les patients jeunes de moins de 65 ans : +333% !!
C’est vraiment une sale maladie...