Covid-19 : la newsletter du Pr Adnet (N°43 - 15 mars)
Variant anglais : le taux de survie est plus faible après J14. Vaccination : pour les personnes déjà contaminées, une seule dose devrait suffire. Quant aux résultats de la phase 3 du vaccin Johnson & Johnson, ils sont prometteurs. Opérer des patients Covid-19 +, oui, mais quand ? Anticoagulation préventive : la bonne stratégie. Anticorps monoclonaux : les résultats annoncés sont enthousiastes, mais attendons une publication dans une revue scientifique...
Frédéric Adnet est professeur agrégé de Médecine d'Urgence et chef des Urgences de l’Hôpital Avicenne et du SAMU 93. À la fois chercheur et médecin, il fait régulièrement le point sur la Covid-19. Après 46 numéros d'une Foire Aux Questions (FAQ) quotidienne, il publie désormais une newsletter hebdomadaire. Nous la reproduisons ici avec son aimable autorisation.
Sa FAQ a connu un succès phénoménal. À l'origine destinée aux professionnels de son service, elle est maintenant traduite en plusieurs langues. Dans son interview, Frédéric Adnet revient sur ce succès et explique son attachement à l'Evidence-based medicine.
Frédéric Adnet est également l'auteur de l'ouvrage Les Fantassins de la République - Urgence COVID, un printemps en enfer, paru en octobre 2020.
INDEX et liste des FAQ / Newsletters
NEWSLETTER N°43 (15 mars 2021)

RECHERCHE
Le variant anglais… Plus mortel ?
Le variant anglais (nommé par le clade phylogénétique B.1.1.7 ou BI/501Y.V1) était déjà connu pour être potentiellement plus transmissible (cf. les newsletter n°33 et n°34). Nous savions déjà qu’il pourrait être plus mortel (cf.newsletter n°37). Malheureusement, une étude qui vient d‘être publiée dans le British Medical Journal confirme nos craintes quant à sa virulence (BMJ, 9 mars 2021).
- Les auteurs ont apparié une cohorte prospective de 109.812 patients Covid-19+.
- Ils ont été différenciés par le résultat de la RT-PCR (Thermo TaqPath). Celle-ci a permis d’identifier les patients infectés par le variant (N=54.906) et ceux infectés par le SARS-CoV-2 «historique» (N=54.906), grâce au réactif Spike (S) – négatif pour le variant anglais et positif pour la souche d’origine.
- Les critères d’appariement entre les deux groupes étaient l’âge, le sexe, l’ethnie, l’environnement géographique.
- Le critère d’évaluation était la mortalité dans un suivi de 28 jours.
- Les auteurs ont constaté une surmortalité dans le groupe des patients infectés par le variants B.1.1.7 : 227 décès (0,4%) vs. 141 (0,3%) ; HR=1,64 (IC95%[1,32-2,04]).
- Cette surmortalité représente 2,5 à 4,1 décès supplémentaires pour 1.000 nouveaux cas de Covid-19.
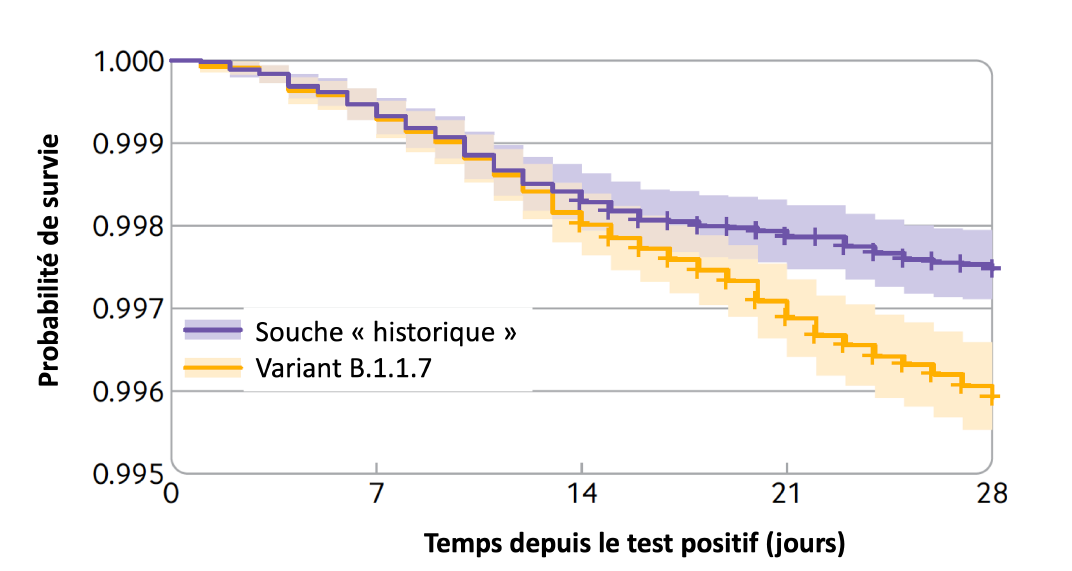
- L’excès de surmortalité survenait après 14 jours d’évolution de la maladie (cf.schéma).
- La charge virale était plus importante chez les patients infectés par le variant mais cette différence ne pouvait pas entièrement expliquer l’excès de mortalité.
- L’âge était le facteur de risque le plus important dans les deux groupes de patients.
Cette constatation est peut-être un élément d’explication devant la constatation d’une progression moins rapide des hospitalisations classiques comparées aux hospitalisations en réanimation ? Pas rassurant !
[Merci au Pr Bruno Riou]
Schéma : courbes de survie de deux cohortes appariées de patients infectés par le variant anglais B.1.1.7 (orange) et l’ancienne souche (violet).
On remarque une survie plus faible pour les patients infectés par le variant anglais.
VACCINS
Vaccin chez les séropositifs : une seule dose suffit (c’est pratiquement sûr) !
Nous savons que la vaccination des patients convalescents de la Covid-19 entraîne des réactions cliniques sévères (fièvre, myalgie, asthénie) mais aussi une hausse importante des anticorps (cf. newsletter n°38 et n°42). Un article dans le New England Journal of Medicine confirme la réaction immunitaire explosive après administration du vaccin chez les patients convalescents de la Covid-19 et donc séropositifs (NEJM, 10 mars 2021).
En documentant la réponse sérologique de 67 patients séronégatifs et de 43 patients séropositifs après vaccination avec le vaccin à ARNm (Pfizer-BioNTech® ou Moderna®), les auteurs ont pu mettre en évidence une différence importante après la première dose.
- Chez les patients séronégatifs, le taux d’anticorps après 9-12 jours était toujours modeste. Par contre, celui des patients séropositifs atteignait des valeurs très élevées dans les jours (0-8 jours) après la première dose.
- Ces taux étaient de 10 à 45 fois plus importants que les valeurs obtenues chez les séronégatifs après la première dose.
- Après la deuxième dose, ils atteignaient des valeurs encore supérieures (jusqu’à 6 fois) lorsqu’on les comparait aux anticorps des patients séronégatifs.
- La deuxième dose réalisée chez les séropositifs n’avait, par contre, aucun effet sur le titre des anticorps.
Ces travaux vont dans le sens qu’une seule injection suffirait à immuniser durablement les patients séropositifs de la Covid-19.
Vaccin Johnson & Johnson (Janssen®) : premiers résultats publics !
Le quatrième vaccin (Johnson & Johnson, Janssen®) vient d’obtenir l’autorisation de mise sur le marché. Nous avons vu ses résultats encourageants de la phase 1-2 (cf. newsletter n°34). C’est un vaccin à adénovirus (Ad26), codant pour la protéine S du SARS- CoV-2, efficace en une injection unique (0,1 mL) et stockable trois mois à température du réfrigérateur (2-8°C). Le laboratoire vient de rendre public les résultats de phase 3 (ENSEMBLE) en attendant la publication dans un journal scientifique (Overview of Janssen’s Single-dose Covid-19 vaccine, 28 février 2021).
- Il y a eu 44.325 volontaires randomisés dans l’essai contre placebo (N=21.888).
- Détail extrêmement intéressant, il y avait un nombre significatif de patients infectés par le variant sud-africain (B.1.351) et par le variant brésilien (P.2).
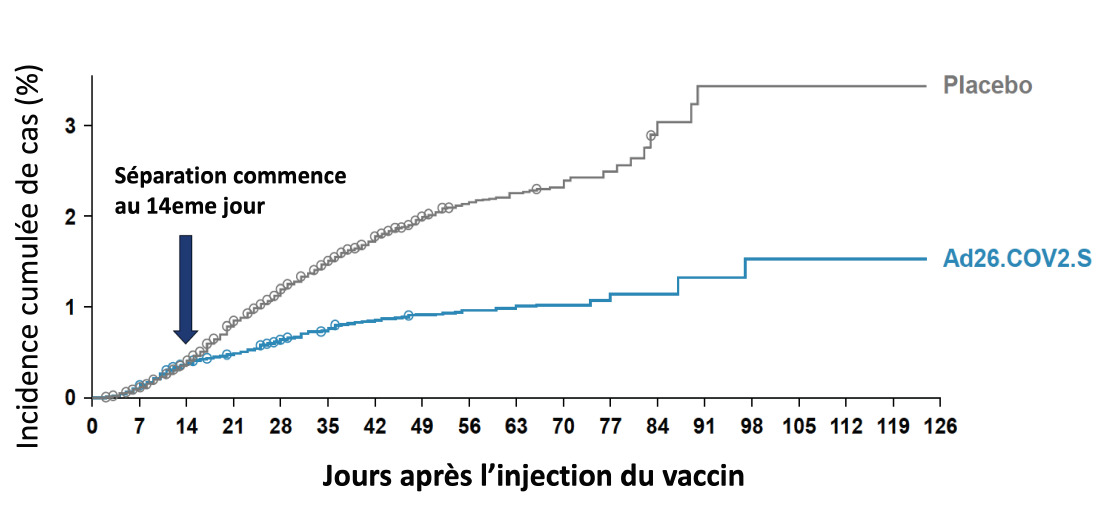
- L’efficacité était globalement de 85% : au-dessus de 83% pour les formes de Covid-19 graves, 66% pour les formes modérées à sévères, 65,5% pour les formes asymptomatiques.
- Pour les variants forme grave, elle était de 64% pour le sud-africain et de 68% pour le brésilien.
- L’efficacité n’était pas affectée par l’âge, l’existence de comorbidités, le sexe ou l’ethnie
- Il y eut six décès reliés à la Covid-19 dans le groupe placebo et aucun dans le groupe vacciné.
- Le profil de sécurité était satisfaisant : douleur au point d’injection, érythème, oedème localisé étaient les réactions locales les plus décrites. Parmi les réactions générales, une asthénie, des myalgies, des nausées et de la fièvre étaient plus fréquentes dans le groupe vacciné.
- Pour les effets indésirables sérieux, il y a eu quatorze évènements thromboemboliques dans le groupe vacciné et dix dans le groupe placebo.
- Le profil de sécurité peut donc être considéré comme très bon.
Il a vraiment l’air pas mal ce nouveau vaccin !
Schéma : efficacité du vaccin Janssen® pour les formes modérées à sévères de Covid-19. Les courbes représentent l’incidence des formes modérées et sévères (sévères = cercles) de la Covid-19 chez les patients ayant reçu une dose du vaccin (trait bleu) ou le placebo (trait gris). Les courbes se dissocient à partir du 14e jour après l’administration de la première dose.
CLINIQUE
Quand doit-on opérer les patients Covid-19+ ?
Nous savons que le pronostic (complications post-opératoires, emballement du Covid-19, mortalité) des patients Covid-19+ opérés est beaucoup plus péjoratif comparé aux patients indemnes de cette maladie et subissant le même type de chirurgie (cf. FAQ n°18 et newsletter n°4).
Quand peut-on opérer sans risque un patient qui a développé une Covid-19 ? Une équipe de chercheurs s’est penchée sur cette question en analysant une cohorte multicentrique, prospective, de patients nécessitant une chirurgie urgente ou programmée en fonction de leur statut Covid-19 avant l’intervention (Anaesthesia, 9 mars 2021).
- Ce travail a inclus 140.231 patients de 116 pays, dont 3.127 étaient Covid-19+ en préopératoire. Les auteurs ont comparé la mortalité à trente jours des deux groupes après ajustements multiples.
- La mortalité à trente jours des patients non infectés était de 1,5%.
- Les chercheurs ont constaté, après ajustement, une surmortalité des patients Covid-19+ opérés par rapport aux patients non infectés :
- lorsque l’intervention était pratiquée moins de 2 semaines après le diagnostic de Covid-19 (4,1% ; IC95%[3,3-4,8]),
- pour un délais compris entre 3 et 4 semaines (3,9% ; IC95%[2,6-5,1]) ;
- et pour un délai entre 5 et 6 semaines (3,6% ; IC95%[2,0-5,2]). - Les mortalités étaient identiques dans les deux groupes si les patients étaient opérés à partir de la 7e semaine après le diagnostic de Covid-19 (1,5% ; IC95%[0,9-2,1]).
Les auteurs ont remarqué que les patients Covid-19+ toujours symptomatiques après 7 semaines avaient un excès de mortalité, d’où la recommandation des auteurs de ne programmer la chirurgie qu’au moins 7 semaines après le diagnostic de Covid-19 chez des patients redevenus asymptomatiques (ou bien ayant toujours été asymptomatiques).
[Merci au Dr Angélie Gentilhomme]
TRAITEMENTS
Anticoagulation : prophylactique ou à dose efficace ?
Deux études viennent renforcer le rôle de l’anticoagulation préventive dans la prise en charge de la Covid-19. En effet, l’inflammation générée par cette maladie et, probablement, un mécanisme propre au virus SARS-CoV-2, expliqueraient une forte association de la Covid-19 avec une activité thrombogène de la maladie. Ainsi, l’indication des anticoagulants ne se discute plus, mais c’est plutôt dans la stratégie de leur emploi (prophylactique vs. efficace) qu’il existe un débat.
1- Un premier travail a suivi une cohorte de 4.297 patients hospitalisés pour Covid-19 dont 3.627 ont reçu une anticoagulation préventive à l’admission (BMJ, 11 février 2021) .
- Après ajustement par un score de propension – permettant de comparer le groupe de patients recevant l’anticoagulant par rapport à celui qui ne le recevait pas – les auteurs ont constaté une baisse de la mortalité à 30 jours dans le groupe des patients sous anticoagulation préventive : 14,3% vs. 18,7%, soit une baisse relative de 27% (HR=0,73 ; IC95%[0,66-0,81] (cf.schéma).
- Il n’y avait pas de risque supplémentaire de saignement dans le groupe traité.
- Dans une analyse de sous-groupes, les auteurs ont par ailleurs constaté une diminution de la mortalité hospitalière et de l’utilisation d’une anticoagulation efficace dans le groupe traité par une anticoagulation prophylactique.
2- Un autre travail s’est intéressé aux patients Covid-19+ sévères admis en réanimation.
Les auteurs ont comparé – dans un essai adaptatif, randomisé, avec une analyse bayésienne – un traitement par anticoagulant à dose préventive vs. à dose efficace (medRxiv non encore reviewé, 12 mars 2021).
- Le critère d’évaluation principal combinait la survie (évaluée jusqu’à J90), et, chez les survivants, les jours sans support hémodynamique ou ventilatoire avant J21.
- L’essai a été interrompu pour futilité après avoir inclus 1.205 patients (1.074 analysés dont 529 dans le groupe anticoagulation efficace).
- Il n’y avait pas de différence pour le nombre médian de jours sans support hémodynamique ou ventilatoire : trois jours pour le groupe anticoagulation efficace vs. cinq jours (aOR=0,87 ; ICr95%[0,70-1,08]). Pour la survie, il n’y avait pas de différence non plus : 64,3% vs. 65,3% (aOR=0,88 ; ICr95%[0,67-1,16].
- Il y avait plus de saignements significatifs dans le groupe anticoagulation efficace : 3,1% vs. 2,4%.
Bon, l’anticoagulation préventive semble être la bonne stratégie pour les patients Covid-19+, même dans sa forme sévère.
[Merci au Dr. Damien Barraud]
Anticorps monoclonaux : la stratégie combinée plus efficace ?
Nous savons que l’association de plusieurs anticorps monoclonaux serait en théorie plus efficace et limiterait la probabilité de sélection d‘un mutant au cours du traitement de la Covid-19. Un communiqué de presse un peu victorieux des laboratoires Lilly® dévoile de manière anticipé les résultats de l’ESSAI BLAZE-1 qui comparait, de manière randomisée, l’association de deux anticorps monoclonaux, le bamlanivimab et l’etesevimab (Lilly® ; communiqué de presse, 10 mars 2021).
-
Dans cet essai qui a inclus 769 patients Covid-19+ «à haut risque», le groupe traité (N=511) recevait les deux anticorps et l’autre groupe (N=258), le placebo.
-
Le communiqué révèle une diminution significative du critère hospitalisation et/ou décès (4 vs. 15, réduction relative de 87%).
-
Il y eut quatre décès, tous dans le groupe placebo.
Résultats non soumis à un filtre scientifique, de nature «marketing» et donc à prendre avec des pincettes en attendant la publication dans un journal sérieux.