Covid-19 : la newsletter du Pr Adnet (N°14 - 11 août)
Dans cette newsletter, les caractéristiques des formes asymptomatiques de la COVID- 19, un classement sur l’efficacité des masques pour réduire la transmission des postillons, une idée originale avec les toutous renifleurs, et des résultats sur les écoles (on les ouvre ou pas ?). Enfin une recherche sur la diffusion de la maladie dans les établissements pour personnes âgées, en recherchant des facteurs liés à ces établissements.
Depuis le 12 mars, le Pr Frédéric Adnet - professeur agrégé de Médecine d'Urgence, chef des Urgences de l’Hôpital Avicenne et du SAMU 93 - fait régulièrement le point sur le Covid-19.
Après 46 numéros d'une FAQ quotidienne, il propose désormais une newsletter hebdomadaire. Nous la reproduisons ici avec son aimable autorisation.
INDEX et liste des FAQ / Newsletters
NEWSLETTER N°13 (04 août)
ÉPIDÉMIOLOGIE
Charge virale et forme asymptomatique
On parle de plus en plus du rôle important dans la propagation de l’épidémie des formes asymptomatiques, véritables «casse-tête» pour une politique de dépistages systématiques. Dans cette catégorie, il faut bien différencier les formes «présymptomatiques» - c’est à dire pas de symptôme au moment du diagnostic mais ces patients auront des symptômes plus tard - et les formes réellement «asymptomatiques», c’est-à-dire qu’ils feront la maladie sans aucun symptôme décelable.
Un travail rétrospectif coréen (JAMA Internal Medicine, 6 août 2020) s’est attaché à caractériser les patients asymptomatiques (N=89) et présymptomatiques (N=21). Les auteurs les ont comparés à une cohorte de patients symptomatiques (N=193).
- Il n’existait pas de différence pour la distribution en âge, sexe ou comorbidités entre ces trois groupes de patients.
- Il n’y avait pas non plus de différence dans la quantité de charge virale (déterminée par PCR) entre les patients symptomatiques et asymptomatiques.
- La diminution de la charge virale semblait être plus lente pour les patients asymptomatiques.
- La vitesse de négativation des PCR n’était pas significativement différente.
Bref, dans cet article tout se passe comme si virologiquement et démographiquement il n’y a pas de différence entre les patients symptomatiques ou les patients asymptomatiques. Bon, ça ne va pas aider au dépistage des formes asymptomatiques !
Évaluation de l’efficacité des masques
Des auteurs ont imaginé un petit bricolage permettant d‘évaluer rapidement l’efficacité des masques (Sciences Advances, 7 août 2020). En bref, on demande au porteur de masque de parler dans une pièce sombre. Un laser couplé à la caméra d’un téléphone portable peut, avec ce montage, dénombrer les postillons de diamètre supérieur à 5 µm. On peut ainsi se bricoler ce détecteur pour moins de 200 euros. Les auteurs ont testé 14 sortes de masques : du FFP2 jusqu’au masque «bandana» ou «cache col».
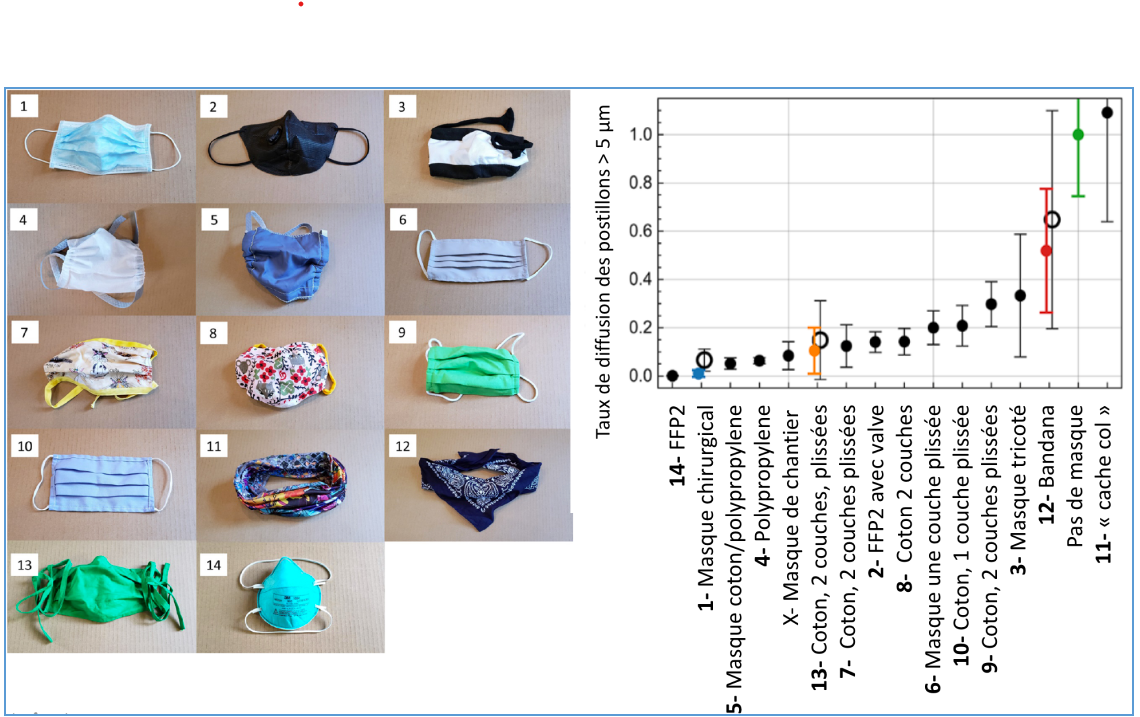
Figure de gauche : les 14 masques testés.
La figure de droite montre le taux de diffusion des postillons comparée à la valeur de référence qui est « pas de masque ». Les petits cercles représentent un essai avec 4 volontaires différents pour un masque.
Les chercheurs ont demandé à un volontaire de parler à haute voix avec un des 14 masques et ils ont évalué la diminution du nombre de postillons par rapport au cas où il ne portait pas de masque (Schéma). Ils ont pu ainsi classer les masques du plus efficace au moins efficace. On remarque que le masque chirurgical fait aussi bien que le FFP2 avec cette méthode de mesure. Par contre le bandana : c’est une catastrophe !
(Merci au Dr Axel Ellrodt)
Écoles, on ouvre … ou pas ?
Les résultats sur la responsabilité des enfants dans la transmission du virus et concernant l ‘influence de l’ouverture ou de la fermeture des écoles sur l’épidémie commencent à être complètement contradictoires. Des études remettent en question le faible impact des enfants dans la propagation de la maladie. Cette dernière étude sur des écoles australiennes va dans l’autre sens (Lancet Child Adolesc Health, 3 août 2020).
Des auteurs ont cherché à connaître les modalités de propagation du virus dans les établissements scolaires. La plupart des écoles sont restées ouvertes en Australie pendant la première vague de l’épidémie de la COVID-19. La politique était d’isoler les cas avérés de COVID-19 chez les enfants et enseignants pendant 14 jours et d’isoler également tous les cas contacts.
- 25 établissements scolaires ont été inclus de la Nouvelle-Galles du Sud (Australie).
- 12 enfants et 15 adultes ont développé la maladie COVID-19 (infection primaire) dans les établissements scolaires et 1 .448 contacts ont été tracés. Parmi eux 18 ont été secondairement testés positifs (1,2%) dû à une transmission en milieu scolaire.
- Le taux de transmission «scolaire» enfant-enfant a été estimé à 0,3%, la transmission enfant - enseignant à 1% et la transmission enseignant-enseignant à 4,4%.
Les auteurs concluent en un impact extrêmement faible des écoles dans la diffusion du virus à condition qu’une politique de dépistage et de distanciation soit instaurée. Article assez encourageant qui va contre la fermeture des écoles.
Mortalité dans les EHPAD
En France, on sait qu’environ un tiers de la mortalité de la COVID-19 survient dans les établissements accueillant les personnes âgées. Pour les États-Unis ce chiffre est à peu près similaire (27%). Des auteurs ont voulu savoir s’il existait des déterminants pour cette mortalité liés aux établissements (JAMA, 10 août 2020). Ils ont classé 4.254 établissements américains pour personnes âgées en fonction de trois séries de critères : qualité, niveau de soins et personnels soignants. Ils ont comparé ensuite les établissements ayant beaucoup de patients COVID-19 (<10 ; 11-30 et >30) en fonction de ces critères.
Résultat : seul le critère «personnels soignants» (nombre d’infirmières parmi le personnel soignant, nombre de personnel par patient, temps passé auprès des patients) permettait d’avoir une influence significative sur le nombre de cas COVID-19 dans ces établissements (OR 0,82 ; IC95%[0,70-0,95]).
On ne le dira jamais assez : le manque de personnels bien formés dans les EHPAD est une source majeure de morbi-mortalité due à cette maladie…
Et les chiens renifleurs ?
Ce n’est pas une blague ! Plusieurs équipes ont voulu savoir si l’odorat de nos toutous pouvait discriminer les patients atteints de la COVID-19. On sait que l’odorat des chiens est performant pour détecter certaines maladies comme le cancer.
- Une équipe a dressé 8 chiens en leur faisant renifler des échantillons de salive ou de prélèvements nasopharyngés de patients malades ou sains (BMC Infectious Diseases, 23 juillet 2020).
- Sur un échantillon de 1.012 prélèvements randomisés, les chiens ont eu un taux de détection positif de 94% (±3,4%).
- Lla sensibilité était de 83% et la spécificité de 96%. Mieux que la PCR !
Espérons que cette hypothèse ne finisse pas comme les avions renifleurs de Giscard…
Affaire à suivre !
(Merci au docteur Sébastien Beroud)